Caso Clínico: Actualización a terapia de resincronización desde marcapasos VDD en un paciente anciano
Por Susana González-Enríquez, Víctor Expósito-García, Felipe Rodríguez-Entem, Juan José Olalla-Antolín
Unidad de Arritmias, Servicio de Cardiología.
Hospital Universitario Marqués de Valdecilla, Santander
Introducción
La insuficiencia cardiaca congestiva (ICC) constituye un problema socio-sanitario de primer orden, cuya prevalencia se incrementa a medida que lo hace la edad de los pacientes. Asimismo, los pacientes más mayores son los principales candidatos a recibir un dispositivo de estimulación cardiaca, realizándose en nuestro país el 40% de los implantes y recambios de marcapasos (MPS) en mayores de 80 años.
Dada la conjunción de estos dos factores y el conocido efecto deletéreo de la estimulación ventricular derecha sobre la función ventricular izquierda (FEVI), cada vez resulta más frecuente que se tenga que plantear la necesidad de realizar un procedimiento de actualización o upgrade a un dispositivo de resincronización cardiaca (TRC) en estos pacientes.
Tradicionalmente, los ancianos apenas han estado representados en los grandes estudios aleatorizados, por lo que la evidencia científica es escasa a este respecto.
Caso Clínico
Presentamos el caso de un varón de 84 años, hipertenso y portador de un MPS VDD desde el año 2009 por bloqueo aurículo-ventricular completo. En los últimos 6 meses presenta disnea progresiva hasta hacerse de pequeños esfuerzos (GFB III) y edemas pretibiales, con porcentajes de estimulación ventricular del 100%. Se realiza un ecocardiograma que pone de manifiesto una miocardiopatía dilatada con una FEVI del 30% a expensas de una
gran disincronía (ecocardiograma previo al implante con FEVI del 55%). El paciente estaba tratado con candesartán, 8 mg/día y en los últimos tres meses se había añadido furosemida, 1 comprimido y medio y bisoprolol, 2.5 mg/día, que no se había podido incrementar por astenia intensa, sin mejoría del paciente.

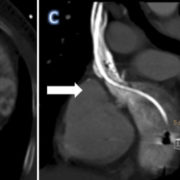
Radiografía de tórax de control a las 24 horas del implante, con la posición del electrodo previo de marcapasos VDD y del electrodo ventricular izquierdo.
Con estos datos, se decide realizar un upgrade a un MPS-TRC añadiendo un único electrodo para la estimulación ventricular izquierda. En nuestra Unidad, como práctica habitual, en los pacientes portadores de MPS VDD decidimos no añadir un electrodo de estimulación auricular si hay un adecuado sensado de la onda P (en este caso con una amplitud 1,8 mV) y una buena respuesta cronotropa en los histogramas a lo largo del seguimiento; pretendemos con ello, disminuir las posibles complicaciones que tienen relación directa con el número de electrodos implantados.
A través de una punción de la vena subclavia, se colocó un electrodo ventricular izquierdo en una rama póstero-lateral tributaria del seno coronario tras canulación del mismo con catéter guía. Se implantó un generador de MPS-TRC que quedó programado en modo VDD 50-140 lpm, con frecuencia nocturna a 45 lpm e intervalo AV de 120 ms con estimulación biventricular simultánea de manera empírica. En nuestro centro no se realiza optimización ecocardiográfica tras el implante, que se reserva para aquellos pacientes no respondedores tras los primeros meses de seguimiento.
El paciente fue dado de alta con seguimientos periódicos en la consulta de marcapasos con mejoría de su disnea (GFB II) y de la FEVI hasta el 50% en un ecocardiograma realizado a los 6 meses.
Discusión
La ICC constituye un problema socio-sanitario de primer orden en los países desarrollados y su prevalencia va en aumento debido al envejecimiento de la población, afectando a más del 8% de la población mayor de 75 años. El 70% de los pacientes que ingresan por esta causa en nuestro país tienen más de 70 años.1 Aproximadamente el 25-30% de pacientes con disfunción ventricular izquierda severa tienen bloqueo de rama izquierda (BRI) y aproximadamente la mitad PR largo. La presencia de BRI condiciona una disincronía en la contractilidad ventricular que empeora la insuficiencia cardiaca al reducir la efectividad de la sístole y constituye un factor de riesgo independiente de mortalidad. La colocación de un electrodo en la pared lateral del VI consigue una preexcitación de esta zona (generalmente la más retrasada en pacientes con BRI) estableciendo una contracción ventricular más sincrónica. Varios estudios multicéntricos prospectivos y aleatorizados han demostrado que la TRC mejora los síntomas y disminuye la mortalidad en estos pacientes.
Desde hace más de 50 años, los MPS han cambiado el pronóstico de los pacientes con bradiarritmias severas. En nuestro país, la media de edad de los pacientes a los que se realiza un implante o recambio de MPS es de 77-78 años; más del 40% de estos procedimientos corresponden a pacientes en la franja de edad de 80-89 años.2
Desafortunadamente, la estimulación ventricular derecha provoca un patrón de activación similar al BRI con la consiguiente disincronía y el efecto deletéreo sobre la FEVI. La incidencia de miocardiopatía inducida por MPS no está bien establecida, habiéndose publicado cifras de entre el 15-30%.
Un estudio reciente habla de una prevalencia del 6% entre los pacientes seguidos en una consulta de MPS. Lo que parece claro es que su aparición es directamente proporcional al porcentaje de estimulación y también a la duración de la misma.3 En aquellos pacientes con MPS que desarrollan síntomas de ICC y deterioro de la FEVI, puede considerarse la reconversión del sistema a un dispositivo de estimulación biventricular. Dada la edad avanzada de nuestros pacientes portadores de MPS y con ICC, no es infrecuente que tengamos que plantearnos los procedimientos de upgrade en pacientes ancianos. Esta decisión debe de tomarse tras sopesar detenidamente los riesgos/beneficios de cada paciente en particular.
La tasa de complicaciones de un dispositivo está directamente relacionada con el número de electrodos implantados y es mayor en los procedimientos de recambio que en los primo-implantes, de ahí que los procedimientos de upgrade tengan las mayores tasas de complicaciones, de hasta el 18% en alguna serie reciente.4
Varios estudios, aunque con escaso número de pacientes, han demostrado un claro beneficio clínico de la TRC en pacientes con IC y disfunción ventricular secundaria a estimulación derecha crónica, así como mejorías en el remodelado ventricular y en la FEVI.3 Las guías europeas de estimulación cardiaca establecen una indicación clase I, nivel de evidencia B, en aquellos pacientes con FEVI < 35%, GFB III-IV y ‘alto’ porcentaje de estimulación.5
A pesar de su probado beneficio, la TRC parece estar infrautilizada en los pacientes de más edad.
En la “European CRT Survey”, la edad media de implantación de un TRC fue 71 años, implantándose el 31% de los mismos en mayores de 75.6 Las personas mayores han estado excluidos de los principales ensayos de TRC pese a constituir la subpoblación con mayor crecimiento en los países desarrollados y con mayor prevalencia de ICC.
En los últimos años se han publicado algunos estudios observacionales que aportan datos sobre los resultados de la TRC en ancianos en la vida real. En la serie de la Clínica Mayo, el 12,4% de los pacientes que recibieron un TRC en esta institución entre 2002 y 2008 tenían más de 80 años.7 Dos estudios más recientes europeos arrojan tasas de implante de 22 y 26% en mayores de 80 años.8,9
Todos los datos publicados establecen de manera consistente las mismas conclusiones al comparar los pacientes ancianos con aquellos más jóvenes sometidos a CRT:
Un mayor uso de dispositivos de TRC-P frente a CRT-D en octogenarios.
Mejorías comparables en la capacidad funcional, en la FEVI y en la disminución de los volúmenes del ventrículo izquierdo.
Una tasa de complicaciones del procedimiento de implante superponible, con un incremento en una de las series del número de neumotórax en octogenarios, relacionado probablemente con el hábito corporal de estos pacientes y su mayor fragilidad.
En aquellos portadores de CRT-D una tasa similar de choques apropiados y una menor tasa de choques inapropiados pese a una mayor prevalencia de fibrilación auricular.10
Una supervivencia significativamente menor inherente en gran medida a la edad avanzada y a un mayor número de comorbilidades asociadas.
Conclusiones
La TRC proporciona un claro beneficio clínico en pacientes ancianos superponible al de los pacientes más jóvenes, sin un incremento significativo en el número de complicaciones. La edad, por si sola, no debe ser un factor limitante para el uso de esta terapia en pacientes de edad avanzada, ni siquiera en octogenarios.
Los resultados de los casos de estudio no son necesariamente predictivos de los resultados en otros casos. Los resultados de otros casos pueden variar. El contenido de este caso es responsabilidad únicamente del autor y no representa la opinión de Boston Scientific.
Bibliografía
- Sayago-Silva I, García-López F, Segovia-Cubero J. Epidemiología de la insuficiencia cardiaca en España en los últimos 20 años. Rev Esp Cardiol. 2013; 66:649–656.
- Coma Samartín R, Cano Pérez O y Pombo Jiménez M. Registro Español de Marcapasos. XI Informe Oficial de la Sección de Estimulación Cardiaca de la Sociedad Española de Cardiología (2013). Rev Esp Cardiol 2014;67:1024–1038
- Schwer M, Dreger H, Poller WC, Dust B, Melzeri C. Efficacy of optimal medical therapy and cardiac resynchronization therapy upgrade in patients with pacemaker-induced cardiomyopathy. J Interv Card Electrophysiol 2015;44:289-296.
- Poole JE, Gleva MJ, Mela T, Chung MK, Uslan DZ, Borge R et al. Complication rates associated with pacemaker or implantable cardioverter-defibrillator generator replacements and upgrade procedures: results from the REPLACE registry. Circulation 2010;122: 1553–1561.
- Brignole M, Auricchio A, Baron-Esquivias G, Bordachar P, Boriani G, Breithardt OA et al. 2013 ESC guidelines on cardiac pacing and cardiac resynchronization therapy: the task force on cardiac pacing and resynchronization therapy of the European Society of Cardiology (ESC). Developed in collaboration with the European Heart Rhythm Association (EHRA). Eur Heart J 2013;34:2281–2329.
- Dickstein K, Bogale N, Priori S, Auricchio A, Cleland JG, Gitt A et al. The European Cardiac Resynchronization Therapy survey. Eur Heart J 2009; 30:2450–2460.
- Killu AM, Wu JH, Friedman PA, Shen WK, Webster RN, Brooke KL et al. Outcomes of Cardiac Resynchronization Therapy in the elderly. Pacing Clin Electrophysiol 2013;36:664-672.
- Verbrugge FH, Dupont M, De Vusser P, Rivero-Ayerza M, Van Herendael H, Vercammen J et al. Response to cardiac resynchronization therapy in elderly patients (≥70 years) and octogenarians. Eur J Heart Failure 2013;15:203-210.
- Olechowski B, Sands R, Zachariah D, Andrews NP, Balasubramaniam R, Sopher M et al. Is cardiac resynchronization therapy feasible, safe and beneficial in the very elderly? J Geriatr Cardiol 2015;12:497-501.
- Expósito V, Rodríguez-Mañero M, González-Enríquez S, Arias MA, Sánchez-Gomez JM, Andrés La huerta A et al. Primary prevention implantable cardioverter-defibrillator and cardiac resynchronization therapy-defibrillator in elderly patients; results of a Spanish multicentre study. Europace 2016; http://dx.doi.org/10.1093/europace/euv337