Optimización de la terapia de resincronización cardiaca mediante ecocardiografía: a próposito de un caso
Por Eusebio García-Izquierdo Jaén, Vanessa Moñivas Palomero, e Ignacio Fernández Lozano.
Servicio de Cardiología. Hospital Universitario Puerta de Hierro Majadahonda.
Descripción del caso clínico
Presentamos el caso de un paciente varón de 35 años con antecedente de colitis ulcerosa y diagnóstico de miocardiopatía dilatada idiopática a raíz del inicio de infliximab – fármaco anti-TNF-alfa – como parte del tratamiento para la enfermedad inflamatoria intestinal. Se realizó un estudio completo, incluyendo una coronariografía que no mostró lesiones significativas y una resonancia magnética cardiaca en la que no se observó realce patológico. El paciente recibió tratamiento médico óptimo para la insuficiencia cardiaca durante 3 meses y, a pesar de ello, continuaba sintomático. En el momento de nuestra valoración, el paciente se encontraba en clase funcional NYHA III, con una fracción de eyección del ventrículo izquierdo del 17% (medida mediante RM cardiaca) y presentaba un electrocardiograma en ritmo sinusal con bloqueo completo de rama izquierda con QRS de 160 ms (figura 1).

Figura 1. ECG de 12 derivaciones basal (antes de implante de DAI-TRC) que muestra ritmo sinusal y bloqueo completo de rama izquierda con QRS de 160 ms.
Con todo ello, se decidió el implante de un dispositivo de resincronización cardiaca y desfibrilador (DAI-TRC) con el objetivo de optimizar el tratamiento de la disfunción ventricular. Durante el implante, se posicionó el electrodo de ventrículo izquierdo (electrodo cuadripolar) en una vena lateral con su extremo distal en posición media (figura 2). Se consiguieron parámetros óptimos de estimulación (umbral 0.5 V a 0.5 ms e impedancia de estimulación 1075 Ohm en configuración bipolar 1-2), comprobando la ausencia de estimulación frénica a máxima salida.
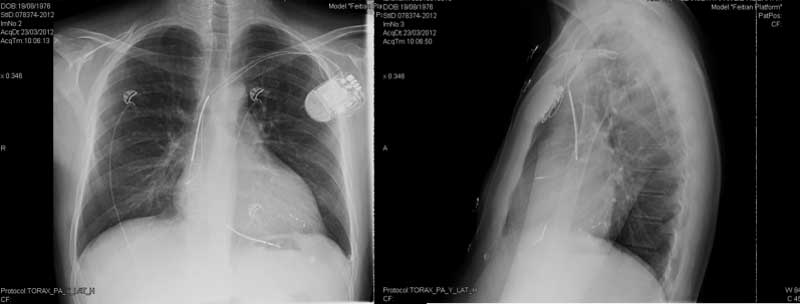
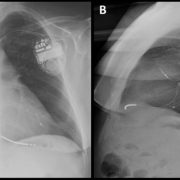
Figura 2. Radiografía de tórax en dos proyecciones (posteroanterior y lateral) en la que se observa un electrodo en la aurícula derecha, un electrodo de desfibrilación bibobina en ápex de ventrículo derecho y un electrodo cuadripolar en el lado izquierdo en posición lateral media.
Se realizó, después del implante, un ecocardiograma de optimización. De acuerdo con el protocolo habitual establecido en nuestro centro, se realizó en primer lugar la optimización del intervalo auriculo-ventricular (AV) mediante método iterativo. Este método consiste en programar el intervalo AV óptimo que permita un tiempo de llenado diastólico suficiente para aumentar la precarga del VI y, en consecuencia, mejorar el gasto cardíaco. Debe evitarse programar un intervalo AV tan largo que se llegue a producir insuficiencia mitral diastólica o tan corto que la fase de llenado activo del VI quede truncada por el cierre precoz de la válvula mitral. En general se comienza programando un intervalo AV largo de 200msg, realizando descensos de 20 msg y midiendo el tiempo de llenado (tiempo del comienzo de la onda E al final de la A con Doppler pulsado) para cada intervalo AV, se eligirá aquel en el que el tiempo de llenado diastólico sea mayor, confirmando que no se trunca la onda A. En la figura 3 se muestra la optimización del intervalo AV de este paciente utilizando este método.
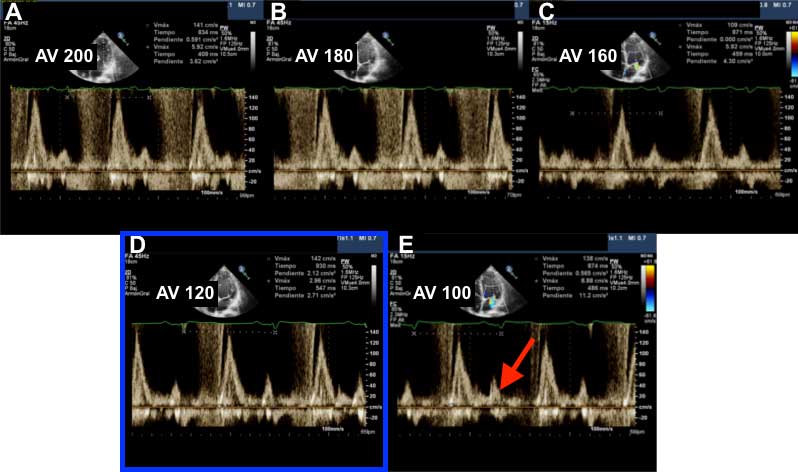
Figura 3. Optimización del intervalo AV (método iterativo). Mediante Doppler pulsado, colocando el volumen de muestra a nivel anular (para recoger una buena señal del cierre mitral), se reduce progresivamente el intervalo AV programado, buscando una buena separación de las ondas de llenado y un final de la onda A justo antes del inicio del QRS. En este caso, con un intervalo AV de 120 ms (imagen D) se consigue un tiempo máximo de llenado (58% del total del ciclo cardiaco) sin llegar a producirse truncamiento de la onda A, tal y cómo se visualiza en la imagen E con un AV de 100 ms (flecha roja).
Una vez seleccionado el intervalo AV, se llevó a cabo la optimización del intervalo ventrículo-ventricular (VV). Ajustando la diferencia de tiempo entre la estimulación de VD y VI se pretende corregir el retraso de conducción y la disincronía entre ambos ventrículos, de manera que el estímulo eléctrico alcance de forma simultánea el septo interventricular. Normalmente se programan distintos intervalos pre-estimulando ventrículo izquierdo (VV-20, VV-40) o pre-estimulando ventrículo derecho (VV+20, VV+40). La selección del retraso VV óptimo se realiza en función de parámetros de medida indirecta de gasto cardiaco, como por ejemplo la integral velocidad-tiempo (IVT) medida mediante Doppler pulsado en el tracto de salida del ventrículo izquierdo, tal y cómo se muestra en la figura 4.
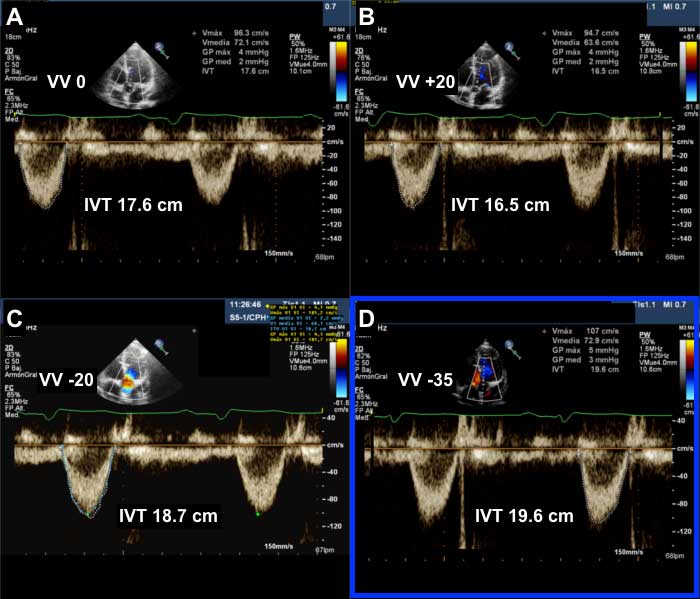
Figura 4. Optimización del intervalo VV. Manteniendo el intervalo AV de 120 ms, se mide inicialmente la IVT con Doppler pulsado en el TSVI con la estimulación biventricular simultánea (imagen A). Se prueba posteriormente la estimulación VD 20 ms antes que VI (imagen B), obteniendo una IVT peor. A continuación, se prueba la estimulación VI 20 ms (imagen C) y 35 ms (imagen D) antes que VD, obteniendo la mejor IVT con la última configuración VV, que se deja finalmente programada.
Finalmente, se programó un intervalo AV de 120 ms y un intervalo VV de -35 ms (VI > VD). En la figura 5 se puede observar el ECG de 12 derivaciones resultado de la programación final. En los vídeos se muestra la diferencia entre la contractilidad basal (vídeo 1), inmediatamente después de ajustar intervalos AV y VV (vídeo 2) y después de 3 meses (vídeo 3), apreciándose una mejoría progresiva de la fracción de eyección hasta su práctica normalización. Se observó también una reducción en el grado de severidad de la insuficiencia mitral (vídeo 4 basal y vídeo 5 tras optimización), así como la desaparición del componente diastólico de la insuficiencia mitral tras la optimización (figura 6).
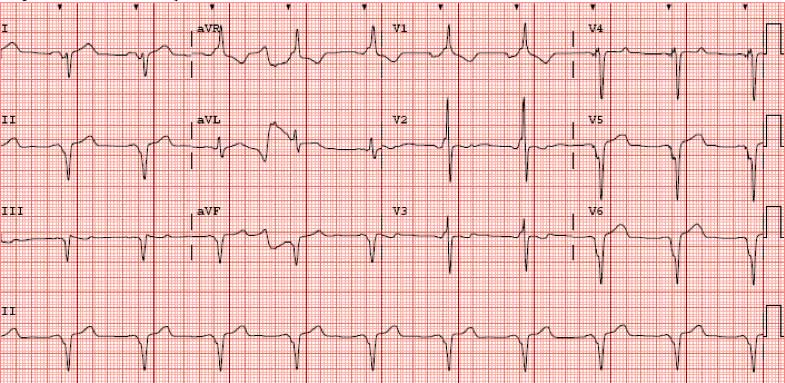
Figura 5. ECG de 12 derivaciones tras la optimización. Se observa un estrechamiento evidente del QRS, así como onda R en V1 y complejos ventriculares predominantemente negativos en I y V6, datos todos ellos que confirman la captura biventricular.
Vídeo 1. Plano de 4 cámaras apical antes del implante del DAI-TRC
Vídeo 2. Plano de 4 cámaras apical tras optimización
Vídeo 3. Plano de 4 cámaras apical 3 meses después de optimización.
Vídeo 4. Plano de 4 cámaras apical con color Doppler que muestra insuficiencia mitral severa antes de implante de DAI-TRC.
Vídeo 5. Plano de 4 cámaras apical con color Doppler que muestra disminución del grado de insuficiencia mitral tras optimización.
Discusión
Es evidente que la terapia de resincronización cardiaca (TRC) ha revolucionado el tratamiento de la insuficiencia cardiaca avanzada, mejorando, en casos seleccionados, la supervivencia de esta entidad1. Sin embargo, a pesar del gran desarrollo que ha tenido lugar en este campo, sigue existiendo una tasa considerable de pacientes no respondedores, que se estima en torno al 30% en función de los criterios utilizados2,3. Por ello, es fundamental contar en nuestra práctica clínica con herramientas que permitan mejorar la tasa de respuesta a esta terapia.
Entre estas herramientas se encuentra la ecocardiografía de optimización. Algunos estudios han sugerido que hasta el 50% de los no respondedores a CRT tienen programados intervalos AV o VV subóptimos4,5. Aunque la evidencia sobre la utilización sistemática del ecocardiograma en la optimización de TRC es contradictoria, existen varios estudios que han demostrado que la búsqueda del intervalo AV óptimo mediante ecocardiograma es capaz de mejorar la FEVI, la clase funcional y la calidad de vida en pacientes con insuficiencia cardiaca6–9. En esta misma línea, un análisis retrospectivo encontró una reducción de hospitalizaciones y de mortalidad en pacientes con AV optimizado (método iterativo) comparado con pacientes no optimizados10. Por otro lado, estudios como el SMART-AV11, en el que se comparó la optimización AV ecocardiográfica frente al algoritmo SmartDelay y frente a la programación de un intervalo AV fijo de 100-120 ms, no han corroborado el beneficio clínico de la optimización ecocardiográfica. Por este motivo, las guías de práctica clínica no recomiendan la optimización de rutina en todos los pacientes12,13, aunque sí que abogan por su utilización en casos seleccionados, como pacientes no respondedores o aquéllos en los que se haya evidenciado un patrón de llenado transmitral subóptimo con los parámetros de estimulación nominales.
En cuanto a la optimización del intervalo VV, el método más frecuentemente utilizado es el de la medición IVT en el TSVI, tal y cómo se refleja en el caso que presentamos. La estimulación secuencial de ambos ventrículos permite mejorar el gasto cardiaco estimado cuando lo comparamos con la estimulación simultánea (VV=0)14. Se trata de un método sencillo que presenta buena correlación con otros métodos como la utilización de strain o el doppler tisular para reducir la disincronía entre ambos ventrículos15. Sin embargo, la evidencia existente al respecto es de nuevo contradictoria, con la publicación de algunos estudios que han demostrado proporcionar un cierto beneficio clínico14,16 y otros que no han encontrado diferencias en cuanto a mejoría de clase funcional17.
En conclusión, este caso ilustra el potencial de la optimización ecocardiográfica de la TRC. Si bien es cierto que la evidencia existente hasta el momento no permite recomendarlo como una estrategia de rutina en todos los pacientes, debemos considerarlo como una herramienta sencilla y no invasiva que resulta útil para maximizar el beneficio de la TRC en pacientes seleccionados.
Los resultados de los casos de estudio no son necesariamente predictivos de los resultados en otros casos. Los resultados de otros casos pueden variar. El contenido de este caso es responsabilidad únicamente del autor y no representa la opinión de Boston Scientific.
Bibliografía
- Bertoldi EG, Polanczyk CA, Cunha V, Ziegelmann PK, Beck-da-Silva L, Rohde LE. Mortality reduction of cardiac resynchronization and implantable cardioverter-defibrillator therapy in heart failure: an updated meta-analysis. Does recent evidence change the standard of care? J Card Fail. 2011 Oct;17(10):860–6.
- Auricchio A, Prinzen FW. Non-responders to cardiac resynchronization therapy: the magnitude of the problem and the issues. Circ J Off J Jpn Circ Soc. 2011;75(3):521–7.
- Prinzen FW, Vernooy K, Auricchio A. Cardiac resynchronization therapy: state-of-the-art of current applications, guidelines, ongoing trials, and areas of controversy. Circulation. 2013 Nov 26;128(22):2407–18.
- Mullens W, Grimm RA, Verga T, Dresing T, Starling RC, Wilkoff BL, et al. Insights from a cardiac resynchronization optimization clinic as part of a heart failure disease management program. J Am Coll Cardiol. 2009 Mar 3;53(9):765–73.
- Sinner GJ, Gupta VA, Seratnahaei A, Charnigo RJ, Darrat YH, Elayi SC, et al. Atrioventricular dyssynchrony from empiric device settings is common in cardiac resynchronization therapy and adversely impacts left ventricular morphology and function. Echocardiogr Mt Kisco N. 2017 Apr;34(4):496–503.
- Morales M-A, Startari U, Panchetti L, Rossi A, Piacenti M. Atrioventricular delay optimization by doppler-derived left ventricular dP/dt improves 6-month outcome of resynchronized patients. Pacing Clin Electrophysiol PACE. 2006 Jun;29(6):564–8.
- Sawhney NS, Waggoner AD, Garhwal S, Chawla MK, Osborn J, Faddis MN. Randomized prospective trial of atrioventricular delay programming for cardiac resynchronization therapy. Heart Rhythm. 2004 Nov;1(5):562–7.
- Stanton T, Haluska BA, Leano R, Marwick TH, CORE Investigators. Hemodynamic benefit of rest and exercise optimization of cardiac resynchronization therapy. Echocardiogr Mt Kisco N. 2014 Sep;31(8):980–8.
- Hardt SE, Yazdi SHF, Bauer A, Filusch A, Korosoglou G, Hansen A, et al. Immediate and chronic effects of AV-delay optimization in patients with cardiac resynchronization therapy. Int J Cardiol. 2007 Feb 14;115(3):318–25.
- Adlbrecht C, Hülsmann M, Gwechenberger M, Graf S, Wiesbauer F, Strunk G, et al. Electrical optimization of cardiac resynchronization in chronic heart failure is associated with improved clinical long-term outcome. Eur J Clin Invest. 2010 Aug;40(8):678–84.
- Ellenbogen KA, Gold MR, Meyer TE, Fernndez Lozano I, Mittal S, Waggoner AD, et al. Primary results from the SmartDelay determined AV optimization: a comparison to other AV delay methods used in cardiac resynchronization therapy (SMART-AV) trial: a randomized trial comparing empirical, echocardiography-guided, and algorithmic atrioventricular delay programming in cardiac resynchronization therapy. Circulation. 2010 Dec 21;122(25):2660–8.
- European Society of Cardiology (ESC), European Heart Rhythm Association (EHRA), Brignole M, Auricchio A, Baron-Esquivias G, Bordachar P, et al. 2013 ESC guidelines on cardiac pacing and cardiac resynchronization therapy: the task force on cardiac pacing and resynchronization therapy of the European Society of Cardiology (ESC). Developed in collaboration with the European Heart Rhythm Association (EHRA). Eur Eur Pacing Arrhythm Card Electrophysiol J Work Groups Card Pacing Arrhythm Card Cell Electrophysiol Eur Soc Cardiol. 2013 Aug;15(8):1070–118.
- European Heart Rhythm Association, European Society of Cardiology, Heart Rhythm Society, Heart Failure Society of America, American Society of Echocardiography, American Heart Association, et al. 2012 EHRA/HRS expert consensus statement on cardiac resynchronization therapy in heart failure: implant and follow-up recommendations and management. Heart Rhythm. 2012 Sep;9(9):1524–76.
- León AR, Abraham WT, Brozena S, Daubert JP, Fisher WG, Gurley JC, et al. Cardiac resynchronization with sequential biventricular pacing for the treatment of moderate-to-severe heart failure. J Am Coll Cardiol. 2005 Dec 20;46(12):2298–304.
- Bertini M, Valzania C, Biffi M, Martignani C, Ziacchi M, Pedri S, et al. Interventricular delay optimization: a comparison among three different echocardiographic methods. Echocardiogr Mt Kisco N. 2010 Jan;27(1):38–43.
- Abraham WT, León AR, St John Sutton MG, Keteyian SJ, Fieberg AM, Chinchoy E, et al. Randomized controlled trial comparing simultaneous versus optimized sequential interventricular stimulation during cardiac resynchronization therapy. Am Heart J. 2012 Nov;164(5):735–41.
- Boriani G, Müller CP, Seidl KH, Grove R, Vogt J, Danschel W, et al. Randomized comparison of simultaneous biventricular stimulation versus optimized interventricular delay in cardiac resynchronization therapy. The Resynchronization for the HemodYnamic Treatment for Heart Failure Management II implantable cardioverter defibrillator (RHYTHM II ICD) study. Am Heart J. 2006 May;151(5):1050–8.