Respuesta a la terapia de resincronización cardíaca con la utilización del algoritmo de electrograma intracardiaco SmartDelayTM
Por Sebastián Giacoman Hernández, María López Gil.
Unidad de Arritmias. Servicio de Cardiología. Hospital 12 de octubre. Madrid.
Descripción del caso clínico
Se trata de una paciente de 56 años, con el diagnóstico de Miocardiopatía dilatada idiopática y disfunción sistólica severa de ventrículo izquierdo (VI).
En el momento de nuestra evaluación la paciente llevaba 8 años de evolución, con tratamiento farmacológico optimizado a la dosis máxima tolerada (enalapril 10 mg cada 24 h, carvedilol 12.5 mg cada 12 h, espironolactona 50 mg cada 24 h, digoxina 0.25 mg cada 24 h, torasemida 10 mg cada 24 h). En el último año había sufrido un deterioro progresivo de su clase funcional basal de NYHA II a disnea de mínimos esfuerzos, asociado a episodios frecuentes de disnea paroxística nocturna y ortopnea de 3 almohadas, sin respuesta al aumento del tratamiento diurético de forma ambulatoria, por lo que se decide ingreso hospitalario.
El ecocardiograma de ingreso objetivó un VI dilatado, esférico, con fracción de eyección del 25% por Simpson biplano y con datos de marcada asincronía por doppler tisular. El electrocardiograma (ECG) mostraba ritmo sinusal, con un intervalo PR de 230 ms y un intervalo QRS de 140 ms con patrón de bloqueo de rama derecha y un eje indeterminado (Figura 1).

Figura 1: ECG basal. Se aprecia imagen de bloqueo de rama derecha, con un eje indeterminado y fragmentación al inicio del QRS.
Se implantó un desfibrilador automático con terapia de resincronización cardiaca (DAI-TRC) Guidant Contak Renewal IV, colocando un cable bipolar en una rama posterior del seno coronario. Como se aprecia en la Figura 2, tanto el electrograma de VD como el de VI mostraban retraso en su activación respecto al inicio del QRS, con un intervalo QRS-VI de 140 ms.

Figura 2: Registro del programador obtenido a 100 mm/sg, mostrando de arriba a abajo: derivación II del ECG, electrograma intracavitario del VD y del VI durante el ritmo espontáneo. Se puede observar que el registro de VD tiene cierto retraso, como corresponde con el BRD. El registro de VI muestra un retraso muy marcado, con la deflexión rápida coincidiendo con el final del QRS.
El dispositivo se programó de acuerdo a la optimización con ecocardiograma (método de Ritter), con un intervalo AV detectado de 120 ms y VV de 0 ms. En la figura 3 se muestra el ECG obtenido tras la programación.

Figura 3: ECG obtenido tras la optimización por ecocardiograma (Ritter), con intervalo AV detectado de 120 ms y VV de 0 ms. Se aprecia como la onda P es truncada por el artefacto de estimulación ventricular y el QRS es más ancho que el basal de la paciente.
A los 2 meses del implante la paciente ingresó de nuevo por descompensación de la insuficiencia cardiaca. El ecocardiograma mostró empeoramiento de la función sistólica con fracción de eyección de VI del 15 %. Tras considerar que el intervalo AV programado podría estar causando el deterioro clínico, se reprogramó el DAI-TRC mediante el algoritmo de optimización del intervalo AV SmartDelayTM 1, (Boston Scientific), que indicó un AV detectado de 220 ms, con estimulación biventricular simultánea. En los días siguientes mejoró de forma notable la clínica de insuficiencia cardíaca y la paciente mantuvo una clase funcional NYHA II durante los 2 años siguientes, sin ingresos hospitalarios. El ECG realizado tras la programación sugerida por el algoritmo mostraba un estrechamiento significativo del QRS comparado con la programación previa (figura 4). En el ecocardiograma realizado 1 mes después la fracción de eyección del VI era del 38% y los datos almacenados por el dispositivo indicaban una disminución de la FC media y un incremento en la variabilidad (SDANN, standard deviation of averaged normal RR) (Figura 5), lo que se correlaciona tanto con el pronóstico como con la respuesta funcional a la TRC 2.

Figura 4.- ECG obtenido tras la optimización AV con algoritmo SmartDelay (Boston Scientific), que muestra signos de fusión. Se aprecia que el inicio del QRS es similar al del ritmo espontáneo (Figura 1). Sin embargo, la estimulación produce un estrechamiento apreciable del QRS al adelantar la activación de las fuerzas terminales.
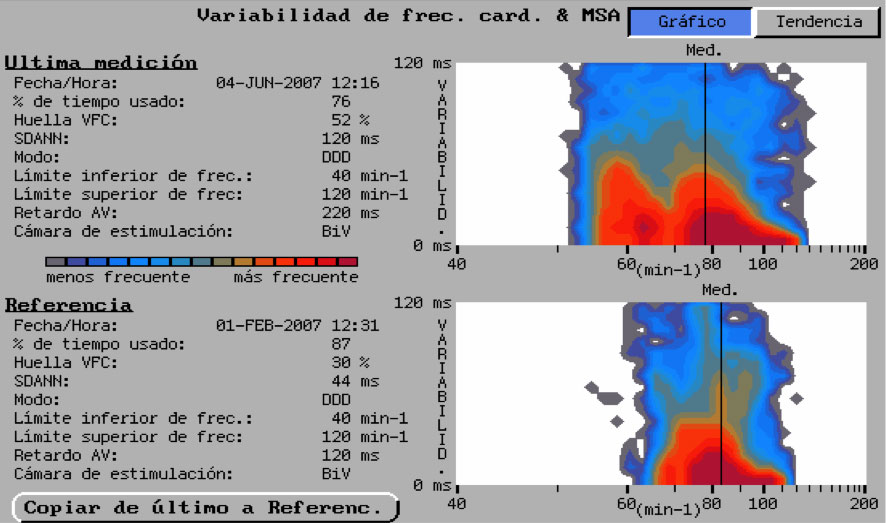
Figura 5. Representación gráfica de la “huella” de variabilidad de la frecuencia cardíaca (SDANN) y frecuencia cardiaca media de la paciente. En la parte de abajo (referencia) se observa una frecuencia cardiaca media mas elevada y una menor variabilidad de la frecuencia cardiaca, representada por una huella mas estrecha, en comparación con la observada en la parte superior (última medición), tras el cambio de programación.
Discusión
Este caso ilustra cómo en algunos pacientes portadores de dispositivos de TRC la programación adecuada del intervalo AV puede ser determinante para la respuesta a la terapia. Nuestra paciente presentaba en el ECG basal un intervalo PR ligeramente prolongado y un patrón de bloqueo de rama derecha, aunque los intervalos intracavitarios mostraron que también tenía un importante retraso por la rama izquierda (figura 2).
La programación inicial de un intervalo PR excesivamente corto, sugerido por la optimización ecocardiográfica, resultó claramente perjudicial, al provocar el cierre de la válvula mitral antes del final del vaciado auricular.
El algoritmo SmartDelay TM 1, implementado en los dispositivos de TRC de Boston Scientific, ha sido diseñado para programar los intervalos AV detectado y estimulado de forma que la respuesta hemodinámica a la estimulación sea óptima. Está basado en que el intervalo AV más adecuado en cada paciente es una ecuación lineal del intervalo AV intrínseco y la anchura del QRS, reflejada en el retraso VD-VI. Se fundamenta en que los resultados de la TRC son óptimos cuando se produce una fusión entre la activación intrínseca a través del septo y la producida por la estimulación en las zonas ventriculares retrasadas 1. La utilización del algoritmo automático sugirió la programación de un intervalo AV notablemente más largo que el indicacdo por la optimización ecocardiográfica. El ECG realizado tras la nueva programación mostró signos de fusión entre la activación intrínseca y la estimulación biventricular (figura 4).
La TRC es la piedra angular en el manejo de los pacientes con insuficiencia cardiaca con disfunción sistólica severa de VI y trastorno de la conducción intraventricular 3-4. Sin embargo no todos los pacientes responden a la TRC, con la existencia de al menos un 30% de no respondedores 5. Las causas de la ausencia de respuesta a la TRC son múltiples, pero se considera que la programación de un intervalo AV inapropiado para el paciente es una de las más comunes.
Varios de los estudios que demostraron el beneficio de la TRC (Mustic SR, Miracle, Miracle-ICD, CARE-HF) 6-9 se desarrollaron utilizando diversos métodos ecocardiográficos de optimización de los intervalos AV y VV. Sin embargo, la falta de consenso en la utilización de un único método, la variabilidad interobservador, la correlación variable con la medida invasiva de la Dp/dT y el consumo de tiempo y recursos humanos y técnicos, ha ocasionado que se abandone la optimización ecocardiográfica en la práctica clínica.
Varios estudios multicéntricos y aleatorizados (FREEDOM, SMART-AV y ADAPTIVE CRT) 10-12 han comparado la programación del intervalo AV mediante algoritmos automáticos basados en los intervalos eléctricos con la programación nominal y la optimización por métodos ecocardiográficos. Si bien ninguno de estos estudios ha demostrado superioridad de cualquiera de los métodos de optimización sobre la programación manual, en análisis posteriores del estudio SMART-AV13 se ha observado que la programación del intervalo AV con el algoritmo automático es mejor que la programación nominal en algunos subgrupos de pacientes, consiguiendo un mejor remodelado anatómico.
La programación del intervalo AV de acuerdo a los algoritmos automáticos basados en los electrogramas intracavitarios presentan la ventaja de su simplicidad y rapidez, comparados con el ecocardiograma. Sin embargo, también presenta varias limitaciones: El paciente debe estar en ritmo sinusal estable y no debe haber extrasistolia frecuente. La conducción AV debe estar preservada, ya que no funcionan cuando hay bloqueo AV de segundo o tercer grado o cuando el intervalo PR está muy prolongado. Por otra parte, el intervalo AV del paciente puede presentar variaciones y ocasionar la pérdida de captura en algunas circunstancias. En algunos pacientes el algoritmo recomienda estimulación solo en VI; en estos pacientes se perderá la resincronización si aparece fibrilación auricular.
Concluimos que, aunque los datos disponibles en el momento actual no justifica la optimización rutinaria del intervalo AV mediante los algoritmos automáticos de los dispositivos, en algunos casos como el aquí descrito, su utilización puede ser determinante en la respuesta a la TRC.
El contenido de este artículo es responsabilidad únicamente del autor y no representa la opinión de Boston Scientific.
Referencias
- Gold MR, Niazi I, Giudici M, et al. A prospective comparison of AV delay programming methods for hemodynamic optimization during cardiac resynchronization therapy. J Cardiovasc Electrophysiol. 2007 May;18(5):490-6.
- Gilliam FR, Kaplan AJ, Black J, Chase KJ, Mullin CM. Changes in heart rate variability, quality of life, and activity in cardiac resynchronization therapy patients: results of the HF-HRV registry. Pacing Clin Electrophysiol. 2007 Jan;30(1):56-64.
- Epstein AE, DiMarco JP, Ellenbogen KA, et al. ACC/ AHA/HRS 2008 guidelines for device-based therapy of cardiac rhythm abnormalities: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (writing committee to revise the ACC/AHA/NASPE 2002 guideline update for implantation of cardiac pacemakers and antiarrhythmia devices): developed in collaboration with the American Association for Thoracic Surgery and Society of Thoracic Surgeons. Circulation 2008;117(21):e350–408.
- Vardas PE, Auricchio A, Blanc JJ, et al. Guidelines for cardiac pacing and cardiac resynchronization therapy: the task force for cardiac pacing and cardiac resynchronization therapy of the European Society of Cardiology. Developed in collaboration with the European Heart Rhythm Association. Eur Heart J 2007;28(18):2256–95.
- Chung ES, Leon AR, Tavazzi L, et al. Results of the predictors of response to CRT (PROSPECT) trial. Circulation 2008;117(20):2608–16.
- Linde C, Leclercq C, Rex S, et al.Long-term benefits of biventricular pacing in congestive heart failure: results from the MUltisite STimulation in cardiomyopathy (MUSTIC) study. J Am Coll Cardiol.2002 Jul 3;40 (1):111-8.
- William T. Abraham, Westby G. Fisher, Andrew L. Smith, et al. Cardiac Resynchronization in Chronic Heart Failure. N Engl J Med 2002; 346:1845-1853
- Young JB, Abraham WT, Smith AL, et al. Combined cardiac resynchronization and implantable cardioversion defibrillation in advance chronic heart failure: the MIRACLE ICD trial. JAMA 2003 May 28; 289 (20): 2685-94.
- Jhon G.F Celand, Jean-Claude Daubert, Erland Erdmann, et al. The Effect of Cardiac Resynchronization on Morbidity and Mortality in Heart Failure. N Engl J Med 2005; 352: 1539-1549.
- Abraham WT, Gras D, Yu CM, et al. Results from the FREEDOM trial—assess the safety and efficacy of frequent optimization of cardiac resynchronization therapy. Heart Rhythm 2010;7(5):2–3.
- Ellenbogen KA, Gold MR, Meyer TE, et al. Primary results from the SmartDelay determined AV optimization: a comparison to other AV delay methods used in cardiac resynchronization therapy (SMARTAV) trial: a randomized trial comparing empirical, echocardiography-guided, and algorithmic atrioventricular delay programming in cardiac resynchronization therapy. Circulation 2010; 122(25):2660–8.
- Martin DO, Lemke B, Birnie D, et al. Investigation of a novel algorithm for synchronized left-ventricular pacing and ambulatory optimization of cardiac resynchronization therapy: results of the adaptive CRT trial. Heart Rhythm 2012;9(11):1807–14. e1801.
- Gold MR, Yu Y, Singh JP, et al. The effect of left ventricular electrical delay on AV optimization for cardiac resynchronization therapy. Heart Rhythm 2013 Jul;10 (7):988-93.