Insuficiencia cronotrópica en paciente portadora de marcapasos. La importancia de un buen sensor
Por Carmen Medina, José Luis Peña, y Javier Alzueta
Hospital Clínico Universitario Virgen de la Victoria, Málaga
Presentamos el caso de una paciente mujer de 62 años, natural de Bélgica, con antecedentes de hipertensión arterial bien controlada con ARA II desde hace unos 10 años; portadora de marcapasos bicameral desde el año 2002, implantado en Bruselas (no aporta informes). Reside en nuestro país desde hace 5 años, pero no había acudido a revisiones de marcapasos durante todo ese tiempo.
Consulta con su médico de atención primaria por cansancio y debilidad, y al ser portadora de marcapasos, es derivada a nuestro centro solicitándose revisión en nuestra Unidad. El tratamiento domiciliario de la paciente consistía en: Candesartán 32 mg, Lorazepam 1 mg y Zolpidem 10 mg.
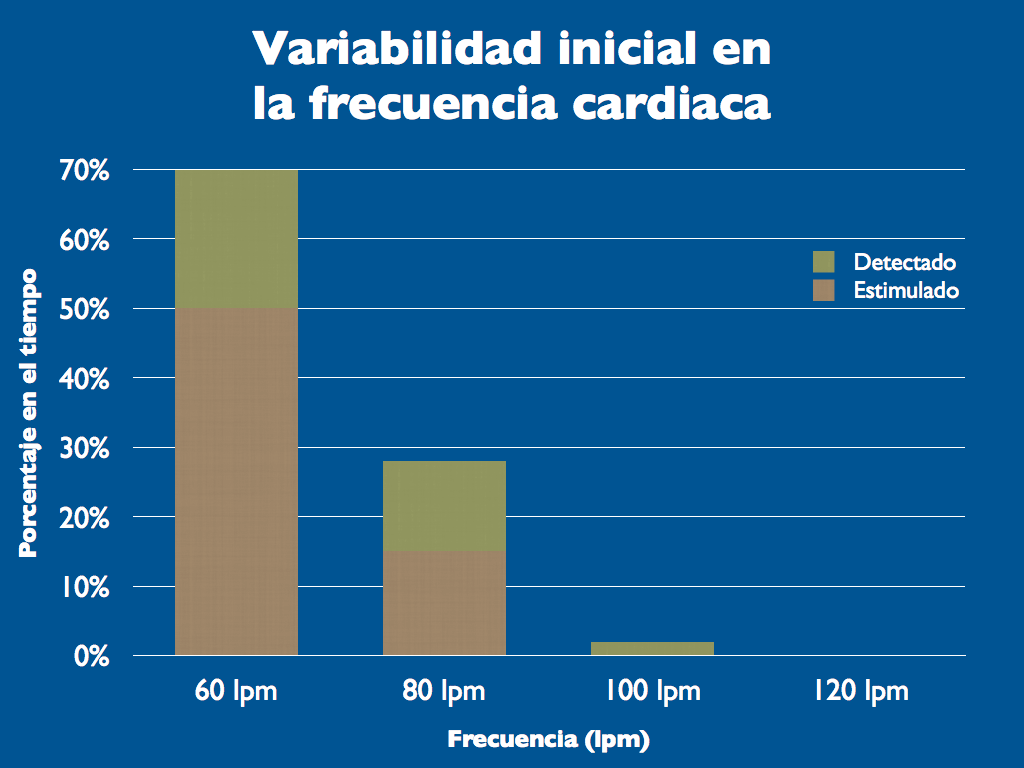
Durante la anamnesis, la paciente refiere clínica de astenia generalizada, de al menos un año de evolución con gran dificultad para hacer las tareas cotidianas del hogar y creciente intolerancia al ejercicio físico. Al interrogar el dispositivo nos encontramos con un marcapasos bicameral, programado en DDDR a 60 lpm de frecuencia mínima, con un porcentaje de estimulación auricular del 70% (APVS) y un histograma de frecuencias que muestra una escasa variabilidad en la frecuencia cardiaca (Figura 1).
Tras plantearnos el mal funcionamiento del sensor de adaptación de la frecuencia cardíaca al ejercicio, y dado que el voltaje de la batería estaba cercano al ERI, decidimos realizar el recambio electivo del generador por un modelo con un sensor combinado (acelerómetro y sensor ventilación por minuto) capaz de proporcionar una respuesta más fisiológica a la actividad física de nuestra paciente. Se implantó así un modelo doble cámara, y se activó, además, el algoritmo AutoLifestyle, que permite la optimización automática continua de la combinación de sensores para proporcionar una respuesta individualizada y fisiológica en cualquier nivel de actividad física y emocional.
A la semana la paciente acudió a la primera revisión programada del marcapasos. En el histograma de frecuencia cardíaca se observa un gran cambio respecto al histograma previo, con una estimulación cardíaca con valores de frecuencia cardíaca que oscilan entre 75 y 140 lpm (Figura 2). La paciente refiere una desaparición completa de la astenia y una mejor tolerancia al ejercicio.
DISCUSIÓN:
La insuficiencia cronotrópica se define como la incapacidad de alcanzar el 80% de la frecuencia máxima predicha para la edad de un determinado individuo, durante una actividad que lo demande, produciéndose como consecuencia una intolerancia al ejercicio. Los pacientes con esta patología presentan un marcado incremento del riesgo de mortalidad cardíaca y global1.
La enfermedad del nodo sinusal manifestada como una insuficiencia cronotrópica sintomática (ya sea espontáneamente o debida a fármacos indispensables para el tratamiento de otra patología concomitante) presenta indicación clase IC para el implante de marcapasos2.
Una respuesta adecuada de la frecuencia cardíaca es fundamental para poder aumentar el gasto cardíaco y así aumentar las demandas metabólicas de cada individuo. La incapacidad para alcanzar la frecuencia cardíaca máxima, un retraso en alcanzar la misma, una frecuencia cardíaca de recuperación y submáxima inadecuadas y la inestabilidad en la frecuencia cardíaca durante el ejercicio son diferentes formas de una alteración en el componente cronotrópico. Todos estos signos engloban la insuficiencia cronotrópica, que no sólo la encontramos en paciente con enfermedad del nódulo sinusal sino que también puede tener una alta incidencia en pacientes con bloqueo auriculoventricular (hasta un 30% de los pacientes según Lukl et al.)
La prevalencia de la insuficiencia cronotrópica en la población portadora de marcapasos se estima entre el 34%-42%, en el momento del implante, según el estudio LIFE (Limiting CI for pacemaker Recipients). La respuesta atenuada de la frecuencia cardíaca al esfuerzo tiene una relevancia clínica y se asocia con un mal pronóstico y una mayor mortalidad tanto en pacientes con enfermedad coronaria como en individuos sanos3.
Los pacientes con insuficiencia cronotrópica deben ser tratados con marcapasos que posean uno o más sensores de frecuencia cardíaca que ayuden a generar una respuesta adecuada a la actividad física. El mayor reto de estos sensores consiste en realizar el ajuste adecuado para simular una respuesta cronotrópica normal.
Shaber et al. confirmaron que la programación de forma conservadora de una respuesta de la frecuencia cardíaca nominal, puede tener un resultado subóptimo en muchos pacientes y por ello deberíamos considerar la optimización de esta respuesta en la mayoría de ellos.
El sensor de frecuencia cardíaca estándar es el sensor de actividad (sensor del movimiento). Los marcapasos emplean un segundo sensor denominado Volumen Minuto. El sensor Ventilación por Minuto se basa en el producto de la frecuencia respiratoria y el volumen Tidal (cantidad de aire inspirado y espirado por respiración).
La incompetencia cronotrópica es además un predictor independiente de eventos cardiovasculares adversos y de mortalidad global1. Se trata de una entidad de gran relevancia clínica menospreciada en la práctica clínica habitual. Según el estudio de Gwinn, la prevalencia de la incompetencia cronotrópica aumenta en el tiempo en pacientes con marcapasos, siendo aproximadamente del 53% a los 2 años del implante y del 70% a los 4 años.
Debido a esta elevada prevalencia debemos estar muy atentos en las revisiones de marcapasos para identificar a estos pacientes. El reto de los sensores de adaptación de la frecuencia cardíaca está en conseguir que la respuesta sea lo más fisiológica posible.
Este caso refleja la opinión personal del individuo que lo ha realizado. Los casos clínicos no son necesariamente una predicción o representativos de las expectativas clínicas o de los resultados. El resultado real puede diferir en cada caso.
Bibliografía
1Peter H. Brubaker and Dalane W. Kitzman.
Chronotropic Incompetence : Causes, Consequences, and Management. Circulation. 2011; 123:1010-1020.
2Vardas P, Auricchio A, Blan JJ et al.
Guidelines for cardiac pacing and cardiac resynchronization therapy. Europace 2007; 9: 959-998.
3Coman J, Freedman R, Koplan B et al.
A blended sensor restores chronotropic response more favorably than an accelerometer alone in pacemaker patients. PACE 2008; 31:1433-1442.
Autores
Dra. Carmen Medina
Cardióloga becada,
Servicio arritmias y electrofisiología.
Hospital Clínico Universitario Virgen de la Victoria.
Málaga.
Dr. José Luis Peña
Cardiólogo adjunto-
Servicio arritmias y electrofisiología.
Hospital Clínico Universitario Virgen de la Victoria.
Málaga.
Dr. Javier Alzueta
Cardiólogo, Jefe de servicio.
Servicio arritmias y electrofisiología.
Hospital Clínico Universitario Virgen de la Victoria.
Málaga.