Técnicas de actualización a dispositivos de resincronización
Por I. García Bolao MD PhD, N. Calvo Galiano MD PhD, H. Arguedas Jiménez MD, Cristina Diaz RN, Graciela López RN, Elene Janiashvili RN, Pilar Ara RN, Aurora Simon-Ricart RN, JP Canepa MD.
Unidad de Arritmias. Departamento de Cardiología y Cirugía Cardiaca.
Clínica Universidad de Navarra.
Pamplona, España
Los procedimientos de upgrade de marcapasos o desfibriladores convencionales a terapia de resincronización son cada vez más comunes ante el progresivo desarrollo de sus indicaciones y constituyen en ocasiones un reto técnico, ya que combinan las dificultades propias de la resincronización, con las de un procedimiento no virgen, en ocasiones con el acceso vascular hipotecado o al menos condicionado por el sistema preexistente, y penado por las complicaciones específicas tanto de los procedimientos de recambio de dispositivos (i.e. una mayor tasa de infecciones), como de los procedimientos de primoimplante1.
No existen técnicas específicas para el procedimiento de upgrade, aunque los autores describen a continuación su experiencia y trucos para este tipo de procedimientos.
Preparación del paciente
El principal reto técnico del upgrade es el de la obtención de un acceso vascular preferentemente (pero no necesariamente de manera exclusiva) homolateral. Es imprescindible realizar una angiografía del sistema venoso para comprobar la permeabilidad del sistema cefálica/subclavia del lado homolateral ya que hasta en el 20% de los pacientes se encontrarán oclusiones del sistema venoso2,3. Dicha venografía se puede realizar durante el mismo procedimiento del implante, durante la preparación del paciente, a través de cualquier acceso venoso periférico de la extremidad homolateral, habitualmente una vena antecubital homolateral al implante primario. En caso de dudas acerca de la permeabilidad del sistema venoso, se debe preparar un campo quirúrgico bilateral y con acceso a la porción anterosuperior del tórax, ante la eventual necesidad de precisar el implante contralateral del electrodo ventricular izquierdo y la posterior tunelización del mismo hasta el generador. El resto de la preparación del paciente es similar a los primoimplantes, incluyendo la recomendación de no discontinuar la anticoagulación oral y emplear puente con heparinas de bajo peso molecular.
Acceso vascular
Si existe permeabilidad del sistema venoso, los autores usan como primera elección la disección de la vena cefálica mediante una mínima incisión, respetando si es posible la bolsa preexistente. En muchas ocasiones se puede realizar el procedimiento del implante del electrodo ventricular izquierdo a través de esa mínima incisión. De esta manera se respeta la bolsa hasta el final del procedimiento, se expone a menor contaminación potencial durante el mismo, y en el hipotético caso de un implante fallido, es menos cruento. Esto es especialmente importante en pacientes en los que el procedimiento de upgrade no se realiza en el momento del recambio del dispositivo preexistente. El acceso por disección de la vena cefálica se asocia a menores complicaciones tanto agudas (nula incidencia de neumotórax) como a largo plazo (ausencia de síndrome de aplastamiento de la subclavia). Cuando la vena cefálica ya ha sido empleada en el procedimiento previo, no es adecuada, o bien la localización anatómica del dispositivo preexistente dificulta su acceso, realizamos una punción percutánea de la vena axilar o subclavia, guiada radiológicamente tomando como guía la angiografía previa para evitar daños a los electrodos preexistentes. Al igual que con la disección de la vena cefálica, la apertura de la bolsa se realiza como último paso del procedimiento, lo que facilita ajustar el lugar de punción y preservar la esterilidad del procedimiento.
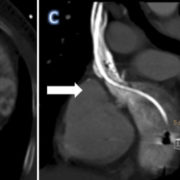
En ocasiones, la angiografía puede demostrar una pseudooclusión sin evidencia de colateralidad (figura 1) En estos casos no suele haber problemas para atravesarla ayudándonos de una guía convencional de 0.035´´. Sin embargo, la presencia de una oclusión completa con extensa colateralidad generalmente indica la imposibilidad de obtener un acceso vascular para el/los electrodos adicionales. Aunque se puede intentar obtener acceso ayudados por una guía hidrofílica de 0.032´´en general, esos intentos serán infructuosos. (figura 2) Cuando esto ocurre, el acceso vascular debe obtenerse del lado contralateral o bien, si existe indicación de extracción de una sonda preexistente, asociándolos a dicho procedimiento
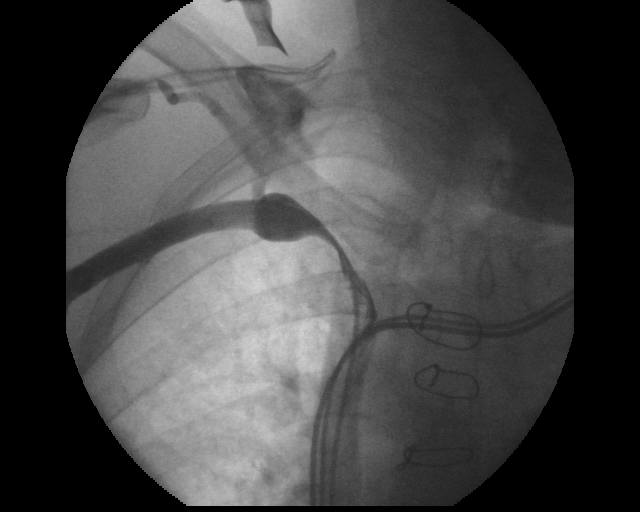
Figura 1. Ejemplo de pseudooclusión por hiperplasia. Este fenómeno no suele ocasionar problemas para obtener acceso vascular.

Figura 2. Obstrucción completa de vena subclavia izquierda con signos de colateralidad. Imagen obtenida durante un procedimiento de actualización a TRC.
Implante contralateral y tunelización del electrodo ventricular izquierdo
El acceso contalateral asociado a la tunelización del electrodo constituye la técnica más habitualmente empleada en los casos de problemas de acceso vascular en los procedimientos de upgrade4. Es una técnica sencilla, rápida, mínimamente cruenta, que se puede efectuar con anestesia local y sedación y que permite mantener la bolsa preexistente cerrada hasta el final del procedimiento. Su único problema es precisamente que requiere emplear un nuevo acceso venoso en el lado contralateral. En cualquier caso, supone la técnica de elección en casos de oclusión homolateral del sistema venoso en los procedimientos de upgrade.
Una vez diagnosticada la estenosis, se obtiene el acceso vascular desde el lado contralateral, preferentemente mediante disección de la vena cefálica. Se realiza el implante del electrodo ventricular izquierdo según la técnica habitual y se sutura firmemente el manguito de fijación a la vena cefálica o a la fascia prepectoral. Para la mayoría de las anatomías, los modelos largos de electrodos (usualmente 90 cm) son de suficiente longitud como para no precisar conectores de extensión. A continuación se realiza la apertura de la bolsa y se amplía la incisión contralateral. Se realiza una infiltración subcutánea con aproximadamente 0.5-1 cc de anestésico local por cada centímetro a lo largo del recorrido de la zona a tunelizar. Es recomendable realizar una sedación moderada durante el proceso de la tunelización. Para la misma, se pueden emplear herramientas específicamente diseñadas para tal fin o, en su defecto, alguno de los sistemas de trócares empleados habitualmente en neurocirugía para los procedimientos de derivación. El procedimiento es en sí sencillo, debiendo tener la precaución de manipular la herramienta de tunelización con una orientación anterior (hacia la piel) para evitar daños en los espacios intercostales.
Punción supraclavicular de la vena subclavia ipsilateral
Algunos autores han descrito casos de oclusión total salvados mediante la punción supraclavicular de la vena subclavia ipsilateral al lugar de la oclusión5,6. Dicha técnica consiste en la punción medial de la vena subclavia desde el punto formado por la inserción de la cabeza clavicular del musculo esternocleidomastoideo y la propia clavícula, dirigiendo cuidadosamente la aguja en dirección a la horquilla esternal justo por debajo (sin apenas inclinación sobre el plano frontal) de la clavícula. Como todo procedimiento de punción, es preferible realizarlo con la guía de la angiografía obtenida al inicio. Tras puncionar la vena subclavia en su posición medial y haber salvado la obstrucción, se realiza una incisión supraclavicular de unos 2 cm partiendo del lugar de incisión en dirección lateral. A continuación, se realiza el procedimiento del implante del electrodo ventricular izquierdo según técnicas habituales, fijando el manguito de fijación al tejido subcutáneo de la fosa supraclavicular mayor. Finalmente se tuneliza el extremo proximal del electrodo sobre la clavícula hasta la bolsa del dispositivo, se conecta al nuevo generador y se suturan ambas incisiones5.
La principal ventaja de esta técnica es que preserva el lado contralateral para otros hipotéticos procedimientos. Como desventaja, no se conoce la incidencia de fracturas del electrodo a largo plazo debidas síndrome de aplastamiento de la subclavia con este tipo de punción anatómicamente tan medial.
Acceso vascular mediante extracción percutánea de electrodos
En algunos casos de actualización a resincronización que presentan dificultades de acceso vascular, la extracción de electrodos (con la recanalización del sistema venoso obstruido) supone un alternativa válida para obtener una vía de acceso vascular. Es importante recalcar, que la extracción de electrodos mediante sistemas de tracción-contratracción asistidos (mecánicos, láser o radiofrecuencia) es un técnica exigente, que sólo debería practicarse en centros con alta experiencia y disponibilidad de cirugía cardiaca urgente, dadas las posibles complicaciones, en ocasiones letales, que puede conllevar. Las recomendaciones actuales de la Heart Rhythm Society para la extracción de sondas como método de acceso vascular son7:
- La presencia de una oclusión bilateral de la vena subclavia o de la vena cava superior que impide el implante de un electrodo transvenoso necesario (Clase I, nivel de evidencia C).
- La presencia de una oclusión ipsilateral que impide el acceso a la circulación venosa para el implante de un electrodo adicional cuando hay contraindicación para emplear el lado contralateral (por ejemplo, presencia de una fístula AV contralateral, de un puerto de acceso vascular o de una mastectomía). (Clase I, nivel de evidencia C).
- La presencia de una oclusión ipsilateral que impide el acceso a la circulación venosa para el implante de un electrodo adicional cuando no hay ninguna contraindicación para emplear el lado contralateral (Clase I, nivel de evidencia C).
Sin embargo, las recomendaciones no especifican el estado del electrodo extraído. En caso de ser un electrodo funcionante, exige, lógicamente el implante de un nuevo electrodo en dicha localización (además del implante del electrodo ventricular izquierdo). Por este motivo, la técnica obtención de acceso vascular mediante el explante de un electrodo es siempre más atractiva en el caso de extracción de sondas redundantes o disfuncionantes.
Otras técnicas
La venoplastia, con diferentes modalidades, se ha empleado con éxito en casos de obstrucción crónica de la vena subclavia ipsilateral8,9. Existen diferentes técnicas vasculares para la recanalización de oclusiones venosas. Entre los procedimientos más empleados destacan la venoplastia, la dilatación seriada, la implantación de stents o técnicas adyuntivas como el empleo de lazos por vía contralateral o femoral para atravesar las oclusiones crónicas. En cualquier caso, la estrategia siempre requiere determinar el lugar de la oclusión, cruzar la zona estenótica u ocluída (el paso más complejo) e implantar el nuevo electrodo según la técnica estándar. En general la venoplastia es una técnica compleja y no se conocen la tasa de éxito en series amplias.
También se ha descrito el acceso vascular mediante la punción yugular ipsilateral y la ulterior tunelización supraclavicular en casos de obstrucción crónica de la vena subclavia ipsilateral con permeabilidad de la yugular10.
Por último, cuando ninguna de las técnicas arriba mencionadas permiten el acceso vascular para la realización del upgrade, es necesario recurrir a técnicas quirúrgicas, más o menos invasivas (toracoscopia, mini-toracotomía) para el implante epicárdico de las sondas.
Implante del electrodo y finalización del procedimiento
Los procedimientos de actualización a terapia de resincronización tienen su mayor dificultad en el acceso vascular. Una vez conseguido éste, no existen técnicas específicas para el procedimiento, que no difiere significativamente de las de un primo implante convencional. Únicamente, se recomienda no realizar la apertura de la bolsa del sistema preexistente hasta haber finalizado el procedimiento, para así mantener en mayor medida la asepsia de la bolsa. Para la creación de la nueva bolsa, se recomienda la apertura de la bolsa anterior y la disección extensa de los electrodos preexistentes, para evitar tensiones innecesarias al acomodar el nuevo dispositivo en la bolsa.
“El contenido de este artículo es responsabilidad únicamente de los autores y no representa la opinión de Boston Scientific”. Los resultados de casos clínicos no predicen los resultados de otros casos. En otros casos clínicos los resultados pueden variar.
BIBLIOGRAFÍA
- Poole JE, Gleva MJ, Mela T, Chung MK, Uslan DZ, Borge R, Gottipaty V, Shinn T, Dan D, Feldman LA, Seide H, Winston SA, Gallagher JJ, Langberg JJ, Mitchell K, Holcomb R. Complication rates associated with pacemaker or implantable cardioverter-defibrillator generator replacements and upgrade procedures: results from the REPLACE registry. Circulation 2010;122:1553–1561.
- Antonelli D, Turgeman Y, Kaveh Z, Artul S, Rosenfeld T. Short term thrombosis after transvenous permanent pacemaker insertion. Pacing Clin Electrophysiol 1989; 12:280–282.
- Lickfett L, Bitzen A, Arepally A, Nasir K, Wolpert C, Jeong KM, Krause U, et al. Incidence of venous obstruction following insertion of an implantable cardioverter defibrillator. A study of systematic contrast venography on patients presenting for their first elective ICD generator replacement. Europace 2004; 6:25–31.
- Fox DJ, Petkar S, Davidson NC, Fitzpatrick AP. Upgrading patients with chronic defibrillator leads to a biventricular system and reducing patient risk: contralateral LV lead placement.
- Antonelli D, Freedberg NA, Turgeman Y. Supraclavicular Vein Approach for Upgrading an Implantable Cardioverter Defibrillator to a Biventricular Device. Pacing Clin Electrophysiol. 2006;29:1025-7.
- Antonelli D, Freedberg NA, Rosenfeld T. Lead insertion by supra- clavicular approach of the subclavian vein puncture. Pacing Clin Electrophysiol 2001; 24:379–380.
- Wilkoff, BL, Love, CJ, Byrd CL, et al. Transvesous lead extraction: Heart Rhythm Society expert consensus on facilities, training, indications and patient managemene. Heart Rythhm 2009:6:1085-1104
- MccotterJ J, Angle F, Prudente LA, Mounsey P, Ferguson JD, Dimarco JP, Hummel, JP, Mangrum M. Placement of Transvenous Pacemaker and ICD Leads Across Total Chronic Occlusions. Pacing Clin Electrophysiol; 28:921–925.
- Worley SJ, Gohn DC, Pulliam RW.Opening an occluded subclavian vein with a screw-like flexible hollow guide-wire and venoplasty. Pacing Clin Electrophysiol. 2007 10:1290-3.
- Bosa – Ojeda F , Bethencourt – Munoz M , Vargas – Torres M , L a r a – Paoro ́n A, Rodriguez-Gonzales A, Marrero-Rodriguez F. Upgrade of a pacemaker defibrillator to a biventricular device: The internal jugular vein approach in a case of bilateral subclavian veins occlusion. J Interv Card Electrophysiol 2007; 19:209–211.